Beneficios de Nutrición Parenteral en Cuidados Intensivos

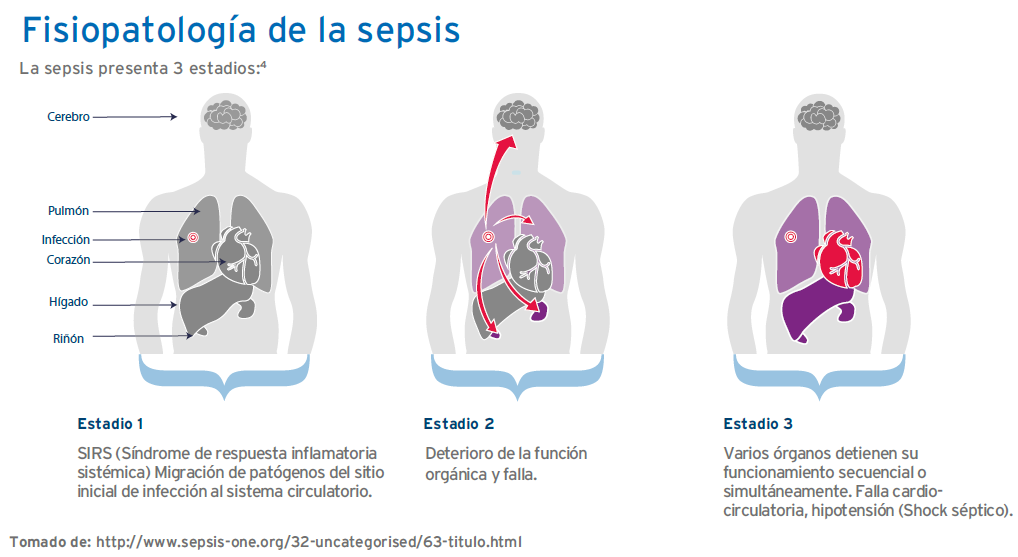
Un sustancial número de pacientes críticamente enfermos desarrollan debilidad muscular. En pacientes críticos que sufren de stress catabólico, la degradación de proteínas excede a la síntesis proteica.1,2
Esto resulta en una pérdida temprana y rápida de masa muscular, principalmente cuándo se trata de una falla orgánica múltiple.1,3,4 Los pacientes críticamente enfermos pueden perder hasta 850 gramos/día de masa muscular, especialmente, en los primeros 5 días de estancia en la UCI.5
Al menos uno de cada 4 pacientes de UCI desarrolla debilidad muscular.1,3,6
Entre las principales consecuencias negativas de la debilidad muscular tenemos:
- Incremento de la duración de la ventilación mecánica.6,7
- Deterioro de la función física a largo plazo.7,8
- Reducción en la calidad de vida después del alta de la UCI.7,8
- Mayor mortalidad hospitalaria.9
- Incremento de los costos relacionados a la salud.7,8
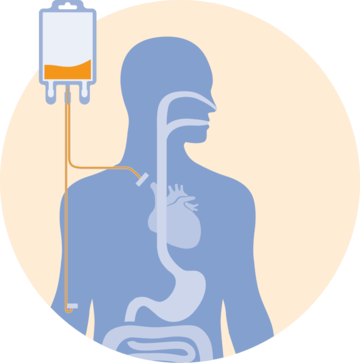
La Nutrición Parenteral puede ayudar a cubrir los requerimientos de energía y proteína, asimismo ha demostrado tener un impacto positivo en los resultados de los pacientes críticos.4,10,11,12
Cuando los pacientes están bajo severo stress metabólico, grandes cantidades de energía y proteína son utilizadas para una variedad de reacciones esenciales para la supervivencia.13,14 Por lo que una adecuada alimentación de los pacientes críticamente enfermos puede evitar consecuencias negativas del hipercatabolismo.4,13
Asimismo, una ingesta adecuada de proteínas y calorías es clave para el mantenimiento e incremento de la masa muscular, fortaleza y función.7,15
Beneficios demostrados de Nutrición Parenteral:
- Menor costo de atención hospitalaria16
Costos totales de atención hospitalaria redujeron significativamente ($3.150) por paciente crítico con contraindicación de nutrición enteral temprana y recibiendo nutrición parenteral dentro de las primeras 24 horas de admisión en la UCI.
- Reducción de pérdida muscular10
Reducción significativa de pérdida muscular en pacientes con contraindicación de nutrición enteral temprana y recibiendo nutrición parenteral dentro de las 24 horas después de la admisión en la UCI.
- Menor duración de ventilación mecánica10
Reducción significativa de ventilación mecánica invasiva (- 0.47 días por cada 10 pacientes por días de UCI) en pacientes contraindicación de nutrición enteral temprana y recibiendo nutrición parenteral dentro de las 24 horas después de la admisión en la UCI.
- Menor número de infecciones y días de antibióticos11
Reducción significativa de infecciones nosocomiales (27% vs 38%) en el período de seguimiento en pacientes que recibieron energía y proteínas acordes a su requerimiento a través de la nutrición parenteral. Asimismo, reducción significativa del número de días de antibióticos durante la intervención (11±8 vs 13±9) y el período de seguimiento (6±7 vs 8±8).